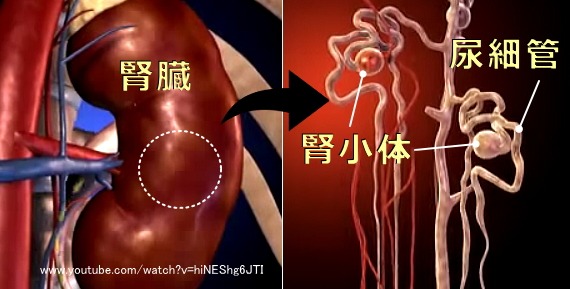
猫の慢性腎不全の病態と症状
猫の慢性腎不全とは、体内の有害物質を濾過(ろか)して体外に排出する腎臓がうまく働かなくなり、さまざまな毒物が体内に蓄積してしまう泌尿器系疾患のことです。急性腎不全ではたった1日で腎臓の機能が破壊されますが、慢性腎不全では数ヶ月~数年かけて徐々に破壊されていきます。「慢性」に関する世界共通のはっきりとした定義はないものの、人医学における「3ヶ月以上」という目安が便宜上転用されます。
慢性腎不全の病態
猫の慢性腎不全は原因が多岐にわたり、未だに解明されていない部分もたくさん残っています。発症要因はさておき、腎不全を発症した猫の腎臓において共通して見られる最終的な所見は「尿細管間質性腎炎」と「腎の線維化」です( :Lawson, 2015)。
:Lawson, 2015)。
 「炎症」とは体内にある異物を排除しようとして免疫系が活性化した状態のこと。炎症過程では不要なタンパク質を溶かしたり線維芽細胞を活性化してダメージを受けた部分を修復しようとします。線維芽細胞によって生成された線維性組織は基本的に損傷部位だけを修復しますが、調整がまずいと線維の量が多すぎてゴワゴワになってしまいます。この状態が「線維化」です。ちょうど、転んでできた膝の傷がうまく治らず、一生消えない跡が残ってしまった状態をイメージすればわかりやすいでしょう。
「炎症」とは体内にある異物を排除しようとして免疫系が活性化した状態のこと。炎症過程では不要なタンパク質を溶かしたり線維芽細胞を活性化してダメージを受けた部分を修復しようとします。線維芽細胞によって生成された線維性組織は基本的に損傷部位だけを修復しますが、調整がまずいと線維の量が多すぎてゴワゴワになってしまいます。この状態が「線維化」です。ちょうど、転んでできた膝の傷がうまく治らず、一生消えない跡が残ってしまった状態をイメージすればわかりやすいでしょう。
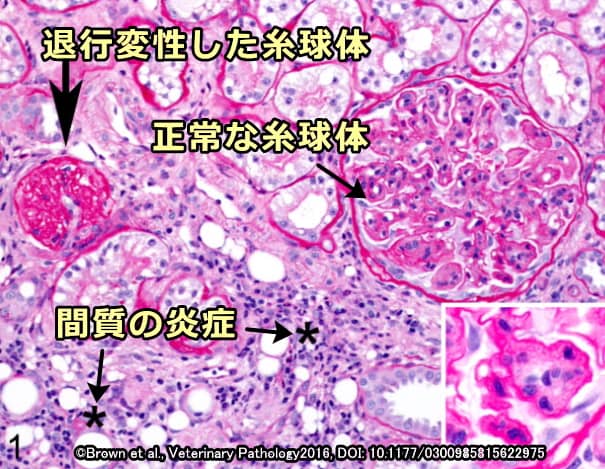 猫の慢性腎不全においては上記した「炎症」と「線維化」のプロセスがなぜかストップせず、延々と続いてしまいます。その結果が冒頭で述べた「尿細管間質性腎炎」と「腎の線維化」です。線維化した部分を顕微鏡で覗くと、尿細管間質内における細胞外マトリクスタンパクの過剰な蓄積、それに引き続く脈管の機能喪失、単核細胞の浸潤、尿細管の肥大と拡張といった組織学的な特徴が見られ、これら全てが一体となって腎臓の機能低下につながっています。
猫の慢性腎不全においては上記した「炎症」と「線維化」のプロセスがなぜかストップせず、延々と続いてしまいます。その結果が冒頭で述べた「尿細管間質性腎炎」と「腎の線維化」です。線維化した部分を顕微鏡で覗くと、尿細管間質内における細胞外マトリクスタンパクの過剰な蓄積、それに引き続く脈管の機能喪失、単核細胞の浸潤、尿細管の肥大と拡張といった組織学的な特徴が見られ、これら全てが一体となって腎臓の機能低下につながっています。
 :Lawson, 2015)。
:Lawson, 2015)。
 「炎症」とは体内にある異物を排除しようとして免疫系が活性化した状態のこと。炎症過程では不要なタンパク質を溶かしたり線維芽細胞を活性化してダメージを受けた部分を修復しようとします。線維芽細胞によって生成された線維性組織は基本的に損傷部位だけを修復しますが、調整がまずいと線維の量が多すぎてゴワゴワになってしまいます。この状態が「線維化」です。ちょうど、転んでできた膝の傷がうまく治らず、一生消えない跡が残ってしまった状態をイメージすればわかりやすいでしょう。
「炎症」とは体内にある異物を排除しようとして免疫系が活性化した状態のこと。炎症過程では不要なタンパク質を溶かしたり線維芽細胞を活性化してダメージを受けた部分を修復しようとします。線維芽細胞によって生成された線維性組織は基本的に損傷部位だけを修復しますが、調整がまずいと線維の量が多すぎてゴワゴワになってしまいます。この状態が「線維化」です。ちょうど、転んでできた膝の傷がうまく治らず、一生消えない跡が残ってしまった状態をイメージすればわかりやすいでしょう。
 猫の慢性腎不全においては上記した「炎症」と「線維化」のプロセスがなぜかストップせず、延々と続いてしまいます。その結果が冒頭で述べた「尿細管間質性腎炎」と「腎の線維化」です。線維化した部分を顕微鏡で覗くと、尿細管間質内における細胞外マトリクスタンパクの過剰な蓄積、それに引き続く脈管の機能喪失、単核細胞の浸潤、尿細管の肥大と拡張といった組織学的な特徴が見られ、これら全てが一体となって腎臓の機能低下につながっています。
猫の慢性腎不全においては上記した「炎症」と「線維化」のプロセスがなぜかストップせず、延々と続いてしまいます。その結果が冒頭で述べた「尿細管間質性腎炎」と「腎の線維化」です。線維化した部分を顕微鏡で覗くと、尿細管間質内における細胞外マトリクスタンパクの過剰な蓄積、それに引き続く脈管の機能喪失、単核細胞の浸潤、尿細管の肥大と拡張といった組織学的な特徴が見られ、これら全てが一体となって腎臓の機能低下につながっています。
慢性腎不全の有病率
慢性腎不全は猫にとって最大の宿敵と言っても過言ではありません。例えばイギリス国内にある一次診療施設で行われた大規模な疫学調査では、猫における腎臓病の有病率は4%で、診断された疾患のうち慢性腎臓病が7番目に多かったと報告されています。また同じく英国内で行われた別の疫学調査では、10歳を超えた猫おける有病率は30~40%にも達するとか、5歳以上の猫における死因のうち最も多かったのが腎臓病で、15歳の猫における死因のうち13%を占めていたとも報告されています( :ISFM, 2016)。
:ISFM, 2016)。
 :アニコム損保, 2019)。
:アニコム損保, 2019)。
 :ISFM, 2016)。
:ISFM, 2016)。
- 慢性腎臓病との違い
- 「慢性腎不全」の似た言葉として「慢性腎臓病」(Chronic Kidney Disease, CKD)がありますが、獣医師によってまったく同じ意味で用いたり、「理由を問わず腎臓に不調が生じた状態」という広い意味で用いたりさまざまですので、文脈によってどちらなのかを判断しなければなりません。当ページ内では参照した文献中、診断基準等から明確に慢性腎不全と判断できるもの以外は「慢性腎臓病」と訳してあります。
 :アニコム損保, 2019)。
:アニコム損保, 2019)。
慢性腎不全の症状
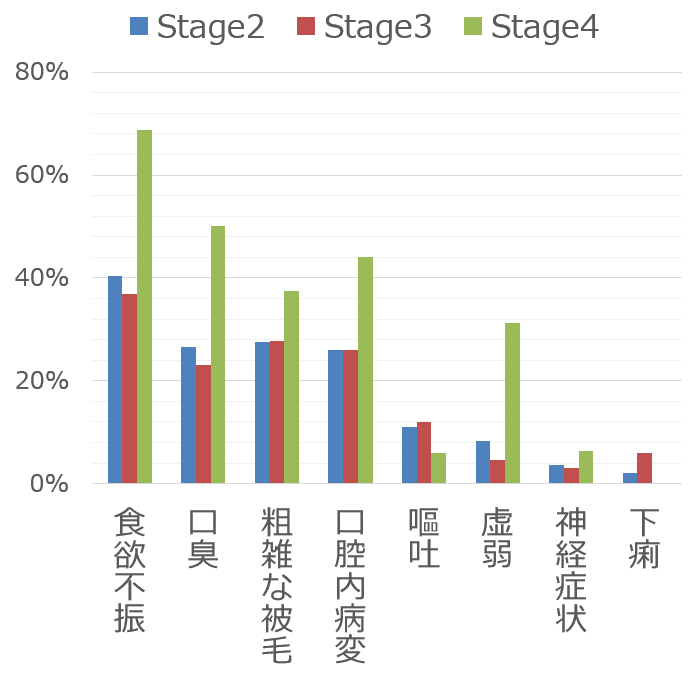
慢性腎不全を発症した猫における主な症状は以下です。主に末期の猫を対象として行われた複数の調査結果が元になっています( :Reynolds, 2013)。飼い主でも気づける簡単なもののほか、動物病院で獣医師の診察を受けて初めて明らかになるものもあります。病気が悪化してようやく出現したり、進行が緩やかで変化に気づかないこともありますので、猫が6歳を超えたらとりわけ慎重に症状の有無を確認する習慣を持ちましょう。
:Reynolds, 2013)。飼い主でも気づける簡単なもののほか、動物病院で獣医師の診察を受けて初めて明らかになるものもあります。病気が悪化してようやく出現したり、進行が緩やかで変化に気づかないこともありますので、猫が6歳を超えたらとりわけ慎重に症状の有無を確認する習慣を持ちましょう。
 :King, 2007)。ステージ2が109頭、ステージ3が65頭、ステージ4が16頭の猫たちから構成されています。なお「ステージ」の診断基準に関しては「検査・診断」の項で詳しく解説してありますが、2019年にガイドラインが最新版に更新されましたので、調査時のものとはやや内容が異なります。
:King, 2007)。ステージ2が109頭、ステージ3が65頭、ステージ4が16頭の猫たちから構成されています。なお「ステージ」の診断基準に関しては「検査・診断」の項で詳しく解説してありますが、2019年にガイドラインが最新版に更新されましたので、調査時のものとはやや内容が異なります。
虚弱・衰弱の背景には腎性貧血が隠れていることが少なくありません。これは尿細管間質に存在しているエリスロポエチン産生細胞が減ってしまうことによって引き起こされる貧血のことで、鉄分不足、尿毒素、副甲状腺機能亢進症によってさらに悪化するものと考えられています。
数ある症状の中でも、フードを食べなくなる食欲不振とそれに伴う体重減少は非常によく見られるものです。以下は、2016年に500頭を超える慢性腎臓病を抱えた猫から算出した、平均的な体重減少グラフです。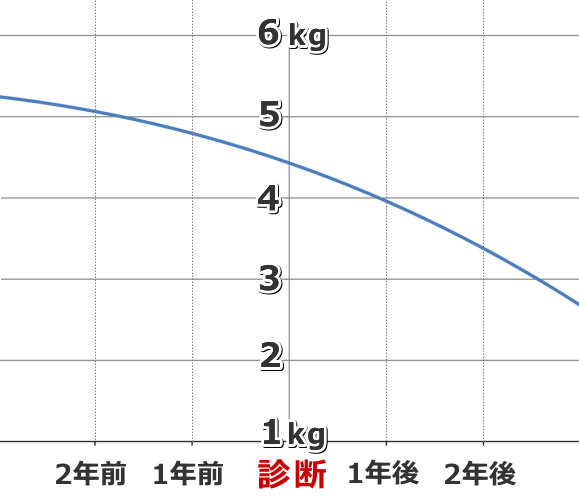 早ければ、診断される3年も前から体重の目減りが始まることがお分かりいただけるでしょう。病気を早期発見するためには、定期的な健康診断のほか、飼い主が日常的に猫の体重を計測しておくことも重要です。
NEXT:慢性腎不全の原因
早ければ、診断される3年も前から体重の目減りが始まることがお分かりいただけるでしょう。病気を早期発見するためには、定期的な健康診断のほか、飼い主が日常的に猫の体重を計測しておくことも重要です。
NEXT:慢性腎不全の原因
 :Reynolds, 2013)。飼い主でも気づける簡単なもののほか、動物病院で獣医師の診察を受けて初めて明らかになるものもあります。病気が悪化してようやく出現したり、進行が緩やかで変化に気づかないこともありますので、猫が6歳を超えたらとりわけ慎重に症状の有無を確認する習慣を持ちましょう。
:Reynolds, 2013)。飼い主でも気づける簡単なもののほか、動物病院で獣医師の診察を受けて初めて明らかになるものもあります。病気が悪化してようやく出現したり、進行が緩やかで変化に気づかないこともありますので、猫が6歳を超えたらとりわけ慎重に症状の有無を確認する習慣を持ちましょう。
飼い主が気づく症状
- 75%超元気喪失, 拒食(フードを全く食べない), 多飲, 体重減少
- 40~75%沈うつ, 嘔吐, 虚弱, 多尿
- 10~39%食欲不振(食べる量が減る), 口腔内病変, 口臭, 便秘
- 10%未満血尿, 乏尿, 下痢, 神経症状
診察で気づく症状
- 40~75%脱水, 悪液質, 体重減少
- 10~39%歯周病, 口内炎, 口内潰瘍, 粗雑な被毛, 心雑音, 腎肥大, 小さくて不整形な腎臓, 甲状腺腫, 頻脈, 低体温, 頻呼吸(息が荒い), 粘膜蒼白(貧血)
- 10%未満高体温, 網膜の病変
 :King, 2007)。ステージ2が109頭、ステージ3が65頭、ステージ4が16頭の猫たちから構成されています。なお「ステージ」の診断基準に関しては「検査・診断」の項で詳しく解説してありますが、2019年にガイドラインが最新版に更新されましたので、調査時のものとはやや内容が異なります。
:King, 2007)。ステージ2が109頭、ステージ3が65頭、ステージ4が16頭の猫たちから構成されています。なお「ステージ」の診断基準に関しては「検査・診断」の項で詳しく解説してありますが、2019年にガイドラインが最新版に更新されましたので、調査時のものとはやや内容が異なります。

| 症状 | Stage2 | Stage3 | Stage4 |
| 食べない | 40.4% | 36.9% | 68.8% |
| 口臭 | 26.6% | 23.1% | 50.0% |
| 粗雑な被毛 | 27.5% | 27.7% | 37.5% |
| 口腔内病変 | 26.0% | 26.0% | 44.0% |
| よく吐く | 11.0% | 12.0% | 6.0% |
| 虚弱 | 8.3% | 4.6% | 31.3% |
| 神経症状 | 3.7% | 3.1% | 6.3% |
| 下痢 | 2.0% | 6.0% | 0.0% |
数ある症状の中でも、フードを食べなくなる食欲不振とそれに伴う体重減少は非常によく見られるものです。以下は、2016年に500頭を超える慢性腎臓病を抱えた猫から算出した、平均的な体重減少グラフです。
 早ければ、診断される3年も前から体重の目減りが始まることがお分かりいただけるでしょう。病気を早期発見するためには、定期的な健康診断のほか、飼い主が日常的に猫の体重を計測しておくことも重要です。
NEXT:慢性腎不全の原因
早ければ、診断される3年も前から体重の目減りが始まることがお分かりいただけるでしょう。病気を早期発見するためには、定期的な健康診断のほか、飼い主が日常的に猫の体重を計測しておくことも重要です。
NEXT:慢性腎不全の原因
猫の慢性腎不全の原因
原発性の腎臓病
「原発性」(primary)とは他の場所ではなく腎臓そのものに原因がある疾患のことです。以下に述べる病気が基礎疾患となり、最終的に慢性腎不全に発展する可能性があります。
 :Boyd, 2008)。各品種の好発疾患に関しては以下のページをご参照ください。
:Boyd, 2008)。各品種の好発疾患に関しては以下のページをご参照ください。
原発性腎疾患
ある特定の品種において慢性腎不全の高い有病率が見られる場合、腎不全を発症しやすいというより、腎不全の原因となる原発性の腎疾患を遺伝的に発症しやすいと解釈した方が現実に近いかもしれません。例えばペルシャにおける多発性嚢胞腎やアビシニアンにおける腎アミロイドーシスなどです。その他、アメリカ国内で行われた調査ではアメリカンショートヘア、バーマン、バーミーズ、エキゾチックショートヘア、コラット、メインクーン、マンクス、ロシアンブルー、スコティッシュフォールド、トンキニーズにおける高い有病率が示唆されています( :Boyd, 2008)。各品種の好発疾患に関しては以下のページをご参照ください。
:Boyd, 2008)。各品種の好発疾患に関しては以下のページをご参照ください。
タンパク尿
尿に含まれる過剰なタンパク質が尿細管細胞によるタンパク取り込み量の増加や、間質における過剰タンパクの蓄積を引き起こし、腎臓の機能に害を与えるのではないかと考えられています。またタンパク尿、活性酸素、アンジオテンシンIIが尿細管間質内へのリンパ細胞およびマクロファージの浸潤を引き起こし、慢性炎症を引き起こしているという仮説もあります。
一部には尿におけるタンパク:クレアチニン比が血漿クレアチニン濃度と連動しており、独立的に生存期間の短縮と連動しているとの報告があるものの、タンパク尿が単なる尿細管の機能低下を反映するバイオマーカーなのか、それとも病期の進行に直接的に関わっているのかはよくわかっていません。腎不全におけるタンパク質の影響に関しては以下のページでも解説してありますのでご参照ください。
一部には尿におけるタンパク:クレアチニン比が血漿クレアチニン濃度と連動しており、独立的に生存期間の短縮と連動しているとの報告があるものの、タンパク尿が単なる尿細管の機能低下を反映するバイオマーカーなのか、それとも病期の進行に直接的に関わっているのかはよくわかっていません。腎不全におけるタンパク質の影響に関しては以下のページでも解説してありますのでご参照ください。
低酸素
実験室レベルでは尿細管を低酸素状態にすることによって人為的に腎障害を引き起こせることが確認されています。また慢性腎臓病末期における共通所見は尿細管間質における慢性的な低酸素状態であるとか、低酸素のバイオマーカーである尿中の血管内皮細胞増殖因子(VEG-F)が生存期間の短縮や高窒素血症の予見因子になっているという報告もあります。こうした事実から、猫の慢性腎不全にも腎臓における低酸素が関わっているのではないかと考えられています。
腎臓は血液中の有害物質を濾過するという機能上、最大で心拍出量の25%を受け取るほど血液と密接に関わった臓器です。中でも尿細管上皮は活発な代謝を維持するため血液由来の酸素に対する依存度が高く、低酸素の影響をもろに受けやすい部位です。尿細管細胞が軽度の低酸素に陥ると筋線維芽細胞に変わり、重度の低酸素に陥ると細胞死につながることが確認されています。低酸素によって尿細管が破壊されると、残ったネフロンにおける酸素消費量が通常時の3倍にまで増え、尿細管間質の線維化、RAAS仲介性の血管収縮、細胞外マトリックスの拡大による毛細血管と尿細管細胞の距離拡大などの要因によりさらなる低酸素に陥ります。仮説の域を出ませんが、こうした悪循環を繰り返すことで少しずつ腎臓の機能が損なわれていくのが低酸素による慢性腎不全の発症メカニズムです。
低酸素はまた腎臓の線維芽細胞に直接的に影響を及ぼし、マトリクス生成量の増加、マトリクスターンオーバーの減少、線維化加速性のケミカルメディエーターの生成、炎症性細胞の誘引といったメカニズムを通して慢性腎不全を進行させるという仮説もあります。
腎臓は血液中の有害物質を濾過するという機能上、最大で心拍出量の25%を受け取るほど血液と密接に関わった臓器です。中でも尿細管上皮は活発な代謝を維持するため血液由来の酸素に対する依存度が高く、低酸素の影響をもろに受けやすい部位です。尿細管細胞が軽度の低酸素に陥ると筋線維芽細胞に変わり、重度の低酸素に陥ると細胞死につながることが確認されています。低酸素によって尿細管が破壊されると、残ったネフロンにおける酸素消費量が通常時の3倍にまで増え、尿細管間質の線維化、RAAS仲介性の血管収縮、細胞外マトリックスの拡大による毛細血管と尿細管細胞の距離拡大などの要因によりさらなる低酸素に陥ります。仮説の域を出ませんが、こうした悪循環を繰り返すことで少しずつ腎臓の機能が損なわれていくのが低酸素による慢性腎不全の発症メカニズムです。
低酸素はまた腎臓の線維芽細胞に直接的に影響を及ぼし、マトリクス生成量の増加、マトリクスターンオーバーの減少、線維化加速性のケミカルメディエーターの生成、炎症性細胞の誘引といったメカニズムを通して慢性腎不全を進行させるという仮説もあります。
加齢・高齢
猫においては尿細管間質性腎炎が若齢の頃から発生し、加齢とともに組織学的な変化が増大するとされています。また実験室レベルの観察では、加齢とともに尿細管上皮細胞の増殖能が低下することが確認されています。加齢に伴う変性に含まれるのは腎質量の減少、糸球体硬化症、間質の線維化などです。
げっ歯類および人間を対象とした調査では細胞老化を反映するバイオマーカーと腎線維化が連動していることから、猫においても「細胞老化」が慢性腎不全の発症に関わっていると考えられています。例えばコロラド州立大学の調査チームは慢性腎臓病を抱えた12頭、健常な若齢猫12頭、健常な老猫6頭を対象とし、近位および遠位尿細管上皮細胞におけるテロメア長を推定すると同時に細胞の老化度を測定しました( :Quimby, 2013)。「テロメア」(telomere)とは染色体の末端にあるタンパク構造のことで、テロメアが一定長より短くなると細胞の増殖がストップして「細胞老化」と呼ばれる状態になると推測されています。
:Quimby, 2013)。「テロメア」(telomere)とは染色体の末端にあるタンパク構造のことで、テロメアが一定長より短くなると細胞の増殖がストップして「細胞老化」と呼ばれる状態になると推測されています。
調査の結果、テロメア長に関しては近位尿細管上皮細胞で「患猫<健常若齢猫・健常老猫」、遠位尿細管上皮細胞で「患猫<健常若齢猫」という格差が確認されました。また腎細胞の老化度に関しては「患猫>健常若齢猫」という格差が確認されました。猫の年齢や健康状態に関わらず、テロメア長の短縮が肝臓や皮膚では見られず、腎臓でのみ確認されたことから、腎臓におけるテロメア長短縮と細胞老化が慢性腎臓病の発症に関わっているのではないかと推測されています。
上記したように、加齢に伴う細胞老化が直接的に慢性腎不全を引き起こしているとする仮説がある一方、加齢に伴い有病率が高まる疾患が何らかのメカニズムを通して間接的に慢性腎不全を引き起こしているという可能性も指摘されています。具体的には甲状腺機能亢進症、全身性高血圧、歯牙疾患、炎症性腸疾患などです。
げっ歯類および人間を対象とした調査では細胞老化を反映するバイオマーカーと腎線維化が連動していることから、猫においても「細胞老化」が慢性腎不全の発症に関わっていると考えられています。例えばコロラド州立大学の調査チームは慢性腎臓病を抱えた12頭、健常な若齢猫12頭、健常な老猫6頭を対象とし、近位および遠位尿細管上皮細胞におけるテロメア長を推定すると同時に細胞の老化度を測定しました(
 :Quimby, 2013)。「テロメア」(telomere)とは染色体の末端にあるタンパク構造のことで、テロメアが一定長より短くなると細胞の増殖がストップして「細胞老化」と呼ばれる状態になると推測されています。
:Quimby, 2013)。「テロメア」(telomere)とは染色体の末端にあるタンパク構造のことで、テロメアが一定長より短くなると細胞の増殖がストップして「細胞老化」と呼ばれる状態になると推測されています。調査の結果、テロメア長に関しては近位尿細管上皮細胞で「患猫<健常若齢猫・健常老猫」、遠位尿細管上皮細胞で「患猫<健常若齢猫」という格差が確認されました。また腎細胞の老化度に関しては「患猫>健常若齢猫」という格差が確認されました。猫の年齢や健康状態に関わらず、テロメア長の短縮が肝臓や皮膚では見られず、腎臓でのみ確認されたことから、腎臓におけるテロメア長短縮と細胞老化が慢性腎臓病の発症に関わっているのではないかと推測されています。
上記したように、加齢に伴う細胞老化が直接的に慢性腎不全を引き起こしているとする仮説がある一方、加齢に伴い有病率が高まる疾患が何らかのメカニズムを通して間接的に慢性腎不全を引き起こしているという可能性も指摘されています。具体的には甲状腺機能亢進症、全身性高血圧、歯牙疾患、炎症性腸疾患などです。
高リン血症
臨床上健康な猫13頭を対象とし、推奨値の5倍に相当するリンを含んだ食事を29日間に渡って給餌したところ、13頭中9頭において尿糖と微量アルブミン尿が確認されると同時に、腎機能の指標となるクレアチニンクリアランス低下が確認されたといいます( :Dobenecker, 2017)。こうした事実から、血中における高濃度のリンが猫における慢性腎不全の発症に関わっているものと推測されています。しかしその詳細なメカニズムに関してはよく分かっていません。
:Dobenecker, 2017)。こうした事実から、血中における高濃度のリンが猫における慢性腎不全の発症に関わっているものと推測されています。しかしその詳細なメカニズムに関してはよく分かっていません。
可能性として高いのは「血液中のリン濃度が上昇→副甲状腺ホルモンの分泌量が増加(二次性副甲状腺機能亢進症)→異化作用が進んで骨のカルシウムが減少→血中での高カルシウム・高リン状態が持続→カルシウム・リンが血管壁の石灰化を促進→腎不全の進行」という仮説です。人間の腎臓病患者を対象とした調査では高リン血症と腎石灰化症の関連性が確認されていますので、猫でも同じ現象が起こる可能性を否定できないでしょう。
別のメカニズムとしては血中のリンが血管内皮を直接的に障害し、虚血と低酸素を引き起こして炎症と線維化につながっているという仮説もあります。また細胞外におけるリンが細胞死、細胞老化、酸化ストレスに関わっており、細胞外マトリックスや線維芽細胞からの線維化加速分子の放出を増加させることで腎不全を進行させている可能性も指摘されています。さらにリンが腎臓内においてアンジオテンシン変換酵素(ACE)の発現量を増やしたり、レニン・アンジオテンシン・アルドス テロン系(RAAS)を活性化することで腎機能の低下に関わっているという仮説もあります。腎不全におけるリンの影響に関しては以下のページでも解説してありますのでご参照ください。
 :Dobenecker, 2017)。こうした事実から、血中における高濃度のリンが猫における慢性腎不全の発症に関わっているものと推測されています。しかしその詳細なメカニズムに関してはよく分かっていません。
:Dobenecker, 2017)。こうした事実から、血中における高濃度のリンが猫における慢性腎不全の発症に関わっているものと推測されています。しかしその詳細なメカニズムに関してはよく分かっていません。可能性として高いのは「血液中のリン濃度が上昇→副甲状腺ホルモンの分泌量が増加(二次性副甲状腺機能亢進症)→異化作用が進んで骨のカルシウムが減少→血中での高カルシウム・高リン状態が持続→カルシウム・リンが血管壁の石灰化を促進→腎不全の進行」という仮説です。人間の腎臓病患者を対象とした調査では高リン血症と腎石灰化症の関連性が確認されていますので、猫でも同じ現象が起こる可能性を否定できないでしょう。
別のメカニズムとしては血中のリンが血管内皮を直接的に障害し、虚血と低酸素を引き起こして炎症と線維化につながっているという仮説もあります。また細胞外におけるリンが細胞死、細胞老化、酸化ストレスに関わっており、細胞外マトリックスや線維芽細胞からの線維化加速分子の放出を増加させることで腎不全を進行させている可能性も指摘されています。さらにリンが腎臓内においてアンジオテンシン変換酵素(ACE)の発現量を増やしたり、レニン・アンジオテンシン・アルドス テロン系(RAAS)を活性化することで腎機能の低下に関わっているという仮説もあります。腎不全におけるリンの影響に関しては以下のページでも解説してありますのでご参照ください。
感染症
ある種の病原体に感染することが猫における慢性腎不全の発症に関わっているのではないかと考えられています。因果関係がはっきり証明されたわけではありませんが、いくつか事例をご紹介します。
レプトスピラ
カナダにあるモントリオール大学は慢性腎臓病の猫115頭と腎臓に異常がない125頭を対象としレプトスピラの病原性に関する疫学調査を行いました( :J. Rodriguez, 2014)。
:J. Rodriguez, 2014)。
全ての猫たちから尿を採取してPCR検査行うと同時に、血液を採取して抗体価検査を行なった結果、健康な猫における抗体陽性率が7.2%(9/125)だったのに対し慢性腎臓病を抱えた猫におけるそれが14.9%(17/114)で統計的に有意な格差だったと言います。一方、尿のPCR陽性率と腎臓病との間に関係性は認められませんでした。
抗体価検査で陽性と出た猫たちリスクファクターは屋外に出ること、狩猟行動を行うこと、同居している猫がいること、そして検査サンプルの採取時期が6月から8月であることでした。
 :J. Rodriguez, 2014)。
:J. Rodriguez, 2014)。全ての猫たちから尿を採取してPCR検査行うと同時に、血液を採取して抗体価検査を行なった結果、健康な猫における抗体陽性率が7.2%(9/125)だったのに対し慢性腎臓病を抱えた猫におけるそれが14.9%(17/114)で統計的に有意な格差だったと言います。一方、尿のPCR陽性率と腎臓病との間に関係性は認められませんでした。
抗体価検査で陽性と出た猫たちリスクファクターは屋外に出ること、狩猟行動を行うこと、同居している猫がいること、そして検査サンプルの採取時期が6月から8月であることでした。
猫エイズウイルス
オーストラリアにあるシドニー大学の調査チームは慢性腎臓病を抱えた73頭と抱えていない69頭を対象とし、猫エイズウイルス(FIV)が発症の危険因子になっているかどうかを検証しました( :D. White, 2010)。
:D. White, 2010)。
調査の結果、11歳未満の猫(67頭)に着目した場合、慢性腎臓病を抱えている猫の方が抱えていない猫に比べ6.7倍もFIV陽性率が高かったといいます。一方、11歳以上の猫(75頭)に着目した場合、同様の関連性は見られなかったとも。FIV陽性率が発症の原因なのか結果なのかは結局わからなかったそうです。
 :D. White, 2010)。
:D. White, 2010)。調査の結果、11歳未満の猫(67頭)に着目した場合、慢性腎臓病を抱えている猫の方が抱えていない猫に比べ6.7倍もFIV陽性率が高かったといいます。一方、11歳以上の猫(75頭)に着目した場合、同様の関連性は見られなかったとも。FIV陽性率が発症の原因なのか結果なのかは結局わからなかったそうです。
ネコモルビリウイルス
日本の国立感染症研究所・獣医科学部のチームは東京都内に暮らしている性別や生育環境がばらばらな猫合計100頭を対象とし、尿と腎臓組織におけるネコモルビリウイルスの陽性率を調査しました。
その結果、生涯のどこかの段階でウイルスに感染した疑いがある猫が29頭(29%)にも達することが明らかになったといいます。また感染が認められなかった猫71頭のうち腎織内に炎症性病変が見つかったのが44頭(62%)だったのに対し、感染が疑われた猫29頭のうち26頭(90%)までもが病変を抱えていたとも。調査の詳しい内容は以下のページでも解説してあります。
その結果、生涯のどこかの段階でウイルスに感染した疑いがある猫が29頭(29%)にも達することが明らかになったといいます。また感染が認められなかった猫71頭のうち腎織内に炎症性病変が見つかったのが44頭(62%)だったのに対し、感染が疑われた猫29頭のうち26頭(90%)までもが病変を抱えていたとも。調査の詳しい内容は以下のページでも解説してあります。
ワクチン接種?
感染リスクが高い猫ウイルス性鼻気管炎(ネコヘルペスウイルス1型)、猫カリシウイルス感染症(カリシウイルス)、猫汎白血球減少症(パルボウイルス)に備えるために接種するワクチンは、その重要性から「コアワクチン」と呼ばれます。しかし製造過程において猫の腎臓由来の細胞を質的に均一化した「Crandell Rees feline kidney(CRFK)」と呼ばれる細胞がウイルス培養に使用されている場合、CRFK由来のタンパク質に対する抗体も偶発的に生成されてしまう可能性が古くから指摘されています。
現状を一行でまとめると「はっきり証明はされていないものの、CRFKを用いて製造されたコアワクチンによって偶発的に形成された抗体が、自分自身の腎臓を異物として攻撃対象にしてしまう危険性を否定できない」となります。詳しくは以下のページで解説してありますのでご参照ください。
現状を一行でまとめると「はっきり証明はされていないものの、CRFKを用いて製造されたコアワクチンによって偶発的に形成された抗体が、自分自身の腎臓を異物として攻撃対象にしてしまう危険性を否定できない」となります。詳しくは以下のページで解説してありますのでご参照ください。
歯周病?
歯周病と慢性腎不全の発症リスクが関わっている可能性が古くから指摘されています。2002年1月から2013年6月の期間、アメリカにあるBanfield Pet Hospitalを中心としたチームは国内43の州に点在する829の病院を3回以上受診した猫を対象とし、慢性腎臓病(CKD)の発症リスク増加に関連している項目を統計的に調査しました。
その結果、進行ステージにかかわらず歯周病が慢性腎臓病の発症リスク上昇に変わっていることが明らかになったと言います。具体的にはハザード比で1.33~1.5倍というものでした。
発症メカニズムとしては「歯周病→潜在性の全身性炎症→腎臓における低酸素血→進行性の腎機能低下や局所的な動脈硬化→慢性腎不全」などが想定されていますが、はっきりしたことはわかっていません。 さらに2021年、歯周病予備軍もしくはすでに歯周病を発症した猫を対象として行われるデンタルクリーニングが、全身麻酔を通じて急性・慢性の腎障害をもたらす危険性がオレゴン州立大学のチームにより指摘されました。歯周病そのものというより、歯周病を改善しようとして行う治療行為が逆に腎臓に負担をかけているという皮肉な関係性です。調査の詳しい内容は以下のページでも解説してあります。 NEXT:慢性腎不全の検査と診断
その結果、進行ステージにかかわらず歯周病が慢性腎臓病の発症リスク上昇に変わっていることが明らかになったと言います。具体的にはハザード比で1.33~1.5倍というものでした。
発症メカニズムとしては「歯周病→潜在性の全身性炎症→腎臓における低酸素血→進行性の腎機能低下や局所的な動脈硬化→慢性腎不全」などが想定されていますが、はっきりしたことはわかっていません。 さらに2021年、歯周病予備軍もしくはすでに歯周病を発症した猫を対象として行われるデンタルクリーニングが、全身麻酔を通じて急性・慢性の腎障害をもたらす危険性がオレゴン州立大学のチームにより指摘されました。歯周病そのものというより、歯周病を改善しようとして行う治療行為が逆に腎臓に負担をかけているという皮肉な関係性です。調査の詳しい内容は以下のページでも解説してあります。 NEXT:慢性腎不全の検査と診断
猫の慢性腎不全の検査・診断
慢性腎不全の診断では、検査項目によって病期のステージングを行います。ステージングは治療方針を決めたり、治療の効果を確かめたり、病気の進行度を把握する上でとても重要です( :Polzin, 2013)。
:Polzin, 2013)。
猫の腎不全に関しては非常にたくさんのバイオマーカーが提案されており、今もなお研究が進められていますが、世界共通の診断基準としてIRIS(International Renal Interest Society, 国際腎臓利益協会)が公開している最新2019年度版のガイドラインでは血液検査(メイン)、尿検査(サブ)、血圧検査(サブ)による区分基準が採用されています。3つの検査を通じて最終的には「ステージ2/非タンパク尿/正常血圧」とか「ステージ4/タンパク尿/高血圧」のような形で病期区分がなされ、治療方針に反映されます。原文は以下のリンクからご確認くださいIRIS Staging of CKD(modified 2019)
 :Polzin, 2013)。
:Polzin, 2013)。猫の腎不全に関しては非常にたくさんのバイオマーカーが提案されており、今もなお研究が進められていますが、世界共通の診断基準としてIRIS(International Renal Interest Society, 国際腎臓利益協会)が公開している最新2019年度版のガイドラインでは血液検査(メイン)、尿検査(サブ)、血圧検査(サブ)による区分基準が採用されています。3つの検査を通じて最終的には「ステージ2/非タンパク尿/正常血圧」とか「ステージ4/タンパク尿/高血圧」のような形で病期区分がなされ、治療方針に反映されます。原文は以下のリンクからご確認くださいIRIS Staging of CKD(modified 2019)
血液検査によるステージング
以下はIRISが猫における慢性腎臓病の病期(ステージ)ごとに設けている診断基準です。脱水に陥っていない空腹時に採取した血液中のクレアチニンおよびSDMA(対称性ジメチルアルギニン)濃度がバイオマーカーとして採用されており、1~2週の間隔をあけて2度計測することが推奨されています。もしクレアチニンがステージ2の範囲内にあり、SDMAがステージ3の範囲内にある場合は、SDMAの値が優先されて「ステージ3」に区分されます。また高窒素血症が腎前性か腎後性かを鑑別する際は尿比重(1.035未満)、エックス線所見、超音波所見が補助的な手がかりとして参照されます。
 「SDMA™」(対称性ジメチルアルギニン)とは、タンパク質の異化作用と共に血液中に放出され、ほぼ腎臓でのみ排出される物質のことで、従来の「血中クレアチニン濃度」よりも忠実に腎機能低下を反映するとされています。クレアチニンは腎機能が75%まで低下してようやく血中に出現するものでしたが、SDMA™はわずか25~40%低下しただけで検査数値に現れるとのこと。これを時間に換算すると、従来よりおよそ17ヶ月も早く検知できる可能性があるといいます。血液検査のオプションに関しては、通っている病院に一度お問い合わせください。
「SDMA™」(対称性ジメチルアルギニン)とは、タンパク質の異化作用と共に血液中に放出され、ほぼ腎臓でのみ排出される物質のことで、従来の「血中クレアチニン濃度」よりも忠実に腎機能低下を反映するとされています。クレアチニンは腎機能が75%まで低下してようやく血中に出現するものでしたが、SDMA™はわずか25~40%低下しただけで検査数値に現れるとのこと。これを時間に換算すると、従来よりおよそ17ヶ月も早く検知できる可能性があるといいます。血液検査のオプションに関しては、通っている病院に一度お問い合わせください。
血液ベースの区分
| 検査項目 | 1 | 2 | 3 | 4 |
| クレアチニン (μmol/L) | 140未満 | 140~250 | 251~440 | 440超 |
| クレアチニン (mg/dL) | 1.6未満 | 1.6~2.8 | 2.9~5.0 | 5.0超 |
| SDMA (μg/dL) | 18未満 | 18~25 | 26~38 | 38超 |
- ステージ1クレアチニン濃度は正常範囲内(非高窒素血症)でSDMAは正常~軽度の上昇を示す。その他の臨床所見は尿比重の低下、触診や画像診断で認識できる腎臓の形態的異常、腎性タンパク尿、生検異常など。
- ステージ2クレアチニン濃度は正常~軽度の上昇を示し、軽度の腎性高窒素血症およびSDMA上昇が見られる。その他の臨床症状はないかあっても軽度。
- ステージ3中等度の腎性高窒素血症。その他の臨床所見が顕著でない場合はステージ3初期、顕著に見られる場合はステージ3末期の可能性を示す。
- ステージ4全身性症状と尿毒症クリーゼ(尿毒素によって急性の臨床症状が引き起こされた状態)の危険性がある重度。
 「SDMA™」(対称性ジメチルアルギニン)とは、タンパク質の異化作用と共に血液中に放出され、ほぼ腎臓でのみ排出される物質のことで、従来の「血中クレアチニン濃度」よりも忠実に腎機能低下を反映するとされています。クレアチニンは腎機能が75%まで低下してようやく血中に出現するものでしたが、SDMA™はわずか25~40%低下しただけで検査数値に現れるとのこと。これを時間に換算すると、従来よりおよそ17ヶ月も早く検知できる可能性があるといいます。血液検査のオプションに関しては、通っている病院に一度お問い合わせください。
「SDMA™」(対称性ジメチルアルギニン)とは、タンパク質の異化作用と共に血液中に放出され、ほぼ腎臓でのみ排出される物質のことで、従来の「血中クレアチニン濃度」よりも忠実に腎機能低下を反映するとされています。クレアチニンは腎機能が75%まで低下してようやく血中に出現するものでしたが、SDMA™はわずか25~40%低下しただけで検査数値に現れるとのこと。これを時間に換算すると、従来よりおよそ17ヶ月も早く検知できる可能性があるといいます。血液検査のオプションに関しては、通っている病院に一度お問い合わせください。
尿検査によるステージング
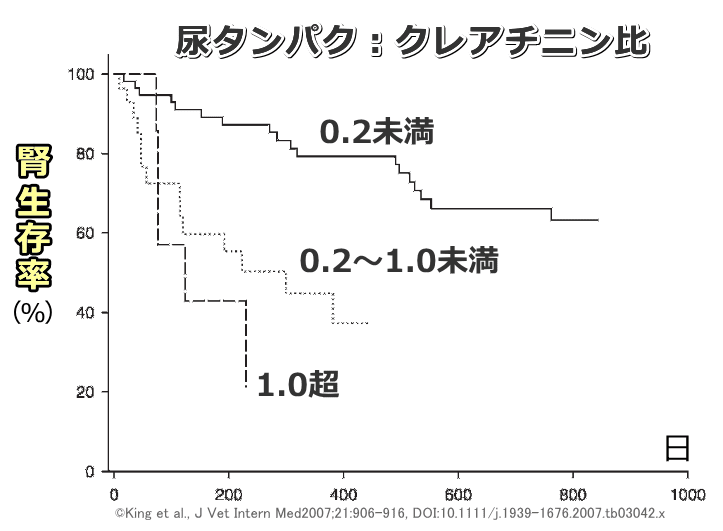
尿検査ではタンパク質の濃度が検査されます。ディップスティックによる簡易検査では偽陽性が出やすいため、尿タンパク:クレアチニン比(UPC比)を調べることが必要です。また検査の前に尿路の炎症や出血がないこと、および血液検査でタンパク異常血がないことを確認し、最低2週間の間隔を開けて複数回行うことが推奨されています。
IRISが設定している猫におけるタンパク尿の区分は以下です。値はUPC比で、ボーダーラインの場合は2ヶ月以内に再検査をすることが望ましいとされています。
IRISが設定している猫におけるタンパク尿の区分は以下です。値はUPC比で、ボーダーラインの場合は2ヶ月以内に再検査をすることが望ましいとされています。
UPC比ベースの区分
- 非タンパク尿=0.2未満
- ボーダーライン=0.2~0.4
- タンパク尿=0.4超
血圧検査によるステージング
猫を対象とした血圧検査の方法に関しては、前肢、後肢、しっぽを対象とした計測法があります。ストレスによる影響を受けやすいため、最低2時間の間隔を開けて2回計測することが望ましいとされています。
IRISが設定している猫における血圧の区分は以下です。値は収縮期血圧(mmHg)でカッコ内は標的臓器障害のリスクを示しています。
IRISが設定している猫における血圧の区分は以下です。値は収縮期血圧(mmHg)でカッコ内は標的臓器障害のリスクを示しています。
血圧ベースの区分
- 正常血圧=140未満(最小)
- 高血圧の手前=140~159(低い)
- 高血圧=160~179(中等度)
- 重度の高血圧=180以上(高い)
- 標的臓器障害
- 慢性的な高血圧状態により脳(脳卒中・認知機能障害)、心臓(虚血性心疾患・心不全)、腎臓、眼球(網膜症・失明)、血管(大動脈・末梢動脈疾患)が障害を受けること。
猫の慢性腎不全の治療
猫の慢性腎不全に対する治療の基本的な目標は病気の治癒ではなく進行の遅延で、IRISがステージ(病期)ごとの治療ガイドラインを設けています。以下は最新2019年版です。原文は以下のリンクからご確認ください。
Treatment Recommendations for CKD in cats 2019
ステージ1の治療
血液検査によって慢性腎不全の「ステージ1」と診断された場合、IRISでは以下の治療プログラムを推奨しています。
IRISステージ1の基礎治療
- 新鮮な水を用意し脱水を避ける
- 腎毒性のある薬剤の投与を中止する
- 腎前性および腎後性の異常に対処する
- 治療可能な共存症に対処する
- 血圧とタンパク尿を測定する
降圧治療
腎臓に進行性の障害を与える高血圧の上限値はわかっていないものの、標的臓器障害を予防するという観点から収縮期血圧を160以下に抑えることが推奨されています。また高血圧の兆候がなくても、標的臓器障害が強く疑われる場合は血圧降下を目標とした治療が開始されます。
ナトリウム摂取量を減らすことで血圧が下がるというエビデンスはなく、逆に健康が悪化する危険性が示されているため、行う場合は慎重なモニタリングと投薬治療を並行して行うことが推奨されています。
降圧剤による投薬治療を行う場合はカルシウム拮抗剤(CCB)やアンジオテンシンII受容体拮抗薬(ARB)が用いられます。ただし症状が不安定で脱水気味の猫に投与すると糸球体濾過量の急激な低下が引き起こされるため禁忌とされています。また低血圧を示唆する収縮期血圧120未満や徐脈が見られる場合も避けた方が良いとされています。
降圧治療による血中クレアチニン濃度の軽微な上昇(45μmol/L or 0.5mg/dL未満)やSDMA濃度の軽微な上昇(2.0μg/dL未満)は許容範囲と考えられているものの、この範囲を超えて上昇する場合は薬効を超えた副作用と見なされます。
なお慢性腎不全に対する治療として医学的な根拠があるかどうかを評価したISMF(猫医療国際協会)によるエビデンス区分は「グレード3=さらなる調査が必要」です( :ISMF, 2009)
:ISMF, 2009)
ナトリウム摂取量を減らすことで血圧が下がるというエビデンスはなく、逆に健康が悪化する危険性が示されているため、行う場合は慎重なモニタリングと投薬治療を並行して行うことが推奨されています。
降圧剤による投薬治療を行う場合はカルシウム拮抗剤(CCB)やアンジオテンシンII受容体拮抗薬(ARB)が用いられます。ただし症状が不安定で脱水気味の猫に投与すると糸球体濾過量の急激な低下が引き起こされるため禁忌とされています。また低血圧を示唆する収縮期血圧120未満や徐脈が見られる場合も避けた方が良いとされています。
降圧治療による血中クレアチニン濃度の軽微な上昇(45μmol/L or 0.5mg/dL未満)やSDMA濃度の軽微な上昇(2.0μg/dL未満)は許容範囲と考えられているものの、この範囲を超えて上昇する場合は薬効を超えた副作用と見なされます。
なお慢性腎不全に対する治療として医学的な根拠があるかどうかを評価したISMF(猫医療国際協会)によるエビデンス区分は「グレード3=さらなる調査が必要」です(
 :ISMF, 2009)
:ISMF, 2009)
タンパク尿の治療
治療可能な関連疾患や併存症があれば、まずは見つけて治療します。腎生検が考慮されるのは腎肥大、若齢猫における腎不全、高窒素血症を伴わない継続的かつ重度のタンパク尿(UPC比2.0超)、タンパク尿の悪化、急性腎不全が見られる場合などです。
RAAS阻害薬による投薬治療を行う場合はアンジオテンシン変換酵素阻害薬(ACE阻害薬)やアンジオテンシンII受容体拮抗薬(ARB)が用いられます。慢性腎不全に対する治療として医学的な根拠があるかどうかを評価したISMF(猫医療国際協会)によるエビデンス区分では、タンパク尿改善に対するACE阻害薬適用が「グレード1=十分な根拠あり」とされています。一方、病気の進行を遅らせるとか生存期間を伸ばすことを目標とした場合のACE阻害薬適用は「グレード3=さらなる調査が必要」とされています( :ISMF, 2009)。
:ISMF, 2009)。
食事療法ではタンパク含量を抑えた猫用の腎臓療法食が給餌されます。ただし血清リン濃度が4.5mg/dL(1.5mmol/L)未満の場合、療法食を給餌することによって高カルシウム血症になる可能性があります。総カルシウム濃度が12mg/dL(3mmol/L)を超えるような場合は食事量の50~100%を通常食に戻すことが推奨されています。猫向けの腎療法食に関しては以下のページでも解説してありますのでご参照ください。
RAAS阻害薬による投薬治療を行う場合はアンジオテンシン変換酵素阻害薬(ACE阻害薬)やアンジオテンシンII受容体拮抗薬(ARB)が用いられます。慢性腎不全に対する治療として医学的な根拠があるかどうかを評価したISMF(猫医療国際協会)によるエビデンス区分では、タンパク尿改善に対するACE阻害薬適用が「グレード1=十分な根拠あり」とされています。一方、病気の進行を遅らせるとか生存期間を伸ばすことを目標とした場合のACE阻害薬適用は「グレード3=さらなる調査が必要」とされています(
 :ISMF, 2009)。
:ISMF, 2009)。食事療法ではタンパク含量を抑えた猫用の腎臓療法食が給餌されます。ただし血清リン濃度が4.5mg/dL(1.5mmol/L)未満の場合、療法食を給餌することによって高カルシウム血症になる可能性があります。総カルシウム濃度が12mg/dL(3mmol/L)を超えるような場合は食事量の50~100%を通常食に戻すことが推奨されています。猫向けの腎療法食に関しては以下のページでも解説してありますのでご参照ください。
治療成果の評価
治療を開始したら定期的に猫の健康診断を行い、結果をフィードバックする必要があります。一例は以下のような感じです。
- 良好例血中クレアチニン濃度不変/尿タンパク:クレアチニン比の低下
- 失敗例血中クレアチニン濃度上昇/尿タンパク:クレアチニン比の増加
ステージ2の治療
血液検査によって慢性腎不全の「ステージ2」と診断された場合、IRISでは「ステージ1」で解説した治療に加え、以下の治療プログラムを推奨しています。
リンの摂取量制限
腎療法食を給餌して血漿リン濃度が0.9~1.5mmol/L(2.7~4.6mg/dL)の範囲内に収まるよう調整します。給餌を開始してからもリン濃度が上限値を上回るような場合はリン吸着剤(リンと結合して体外に排出する薬)が投与され、血清カルシウムとリン濃度のモニタリングは4~6週間の間隔で行い、安定したら12週間にまで伸ばします。
慢性腎不全に対する治療として医学的な根拠があるかどうかを評価したISMF(猫医療国際協会)によるエビデンス区分では、高リン血症や代償性の副甲状腺機能亢進症改善を目的としたリン吸着剤投与が「グレード4=根拠が弱い」とされています( :ISMF, 2009)。猫向けの腎療法食に関しては以下のページでも解説してありますのでご参照ください。
:ISMF, 2009)。猫向けの腎療法食に関しては以下のページでも解説してありますのでご参照ください。
慢性腎不全に対する治療として医学的な根拠があるかどうかを評価したISMF(猫医療国際協会)によるエビデンス区分では、高リン血症や代償性の副甲状腺機能亢進症改善を目的としたリン吸着剤投与が「グレード4=根拠が弱い」とされています(
 :ISMF, 2009)。猫向けの腎療法食に関しては以下のページでも解説してありますのでご参照ください。
:ISMF, 2009)。猫向けの腎療法食に関しては以下のページでも解説してありますのでご参照ください。
低カリウム血症の治療
ステージ3の治療
リンの摂取量制限
腎療法食を給餌して血漿リン濃度が0.9~1.6mmol/L(2.7~5.0mg/dL)の範囲内に収まるよう調整します。
犬においては血中のカルシウム濃度を高めるカルシトリオール(活性型ビタミンD)治療が推奨されていますが、猫においては逆効果が報告されているため優先的には使用されません。ISMF(猫医療国際協会)は「現在のエビデンスレベルでは推奨されない」との立場を表明しています。猫向けの腎療法食に関しては以下のページでも解説してありますのでご参照ください。
犬においては血中のカルシウム濃度を高めるカルシトリオール(活性型ビタミンD)治療が推奨されていますが、猫においては逆効果が報告されているため優先的には使用されません。ISMF(猫医療国際協会)は「現在のエビデンスレベルでは推奨されない」との立場を表明しています。猫向けの腎療法食に関しては以下のページでも解説してありますのでご参照ください。
代謝性アシドーシスの対処
代謝性アシドーシス(血清総二酸化炭素量が16mmol/L未満)が見られる場合は炭酸水素ナトリウム(低カリウム血症の場合はクエン酸カリウム)を投与し、血清総二酸化炭素量が16~24mmol/Lになるよう調整します。
慢性腎不全に対する治療として医学的な根拠があるかどうかを評価したISMF(猫医療国際協会)によるエビデンス区分では、病気の進行を遅らせたり尿毒性のアシドーシスを改善することを目的とした場合が「グレード4=根拠が弱い」とされています( :ISMF, 2009)。
:ISMF, 2009)。
慢性腎不全に対する治療として医学的な根拠があるかどうかを評価したISMF(猫医療国際協会)によるエビデンス区分では、病気の進行を遅らせたり尿毒性のアシドーシスを改善することを目的とした場合が「グレード4=根拠が弱い」とされています(
 :ISMF, 2009)。
:ISMF, 2009)。
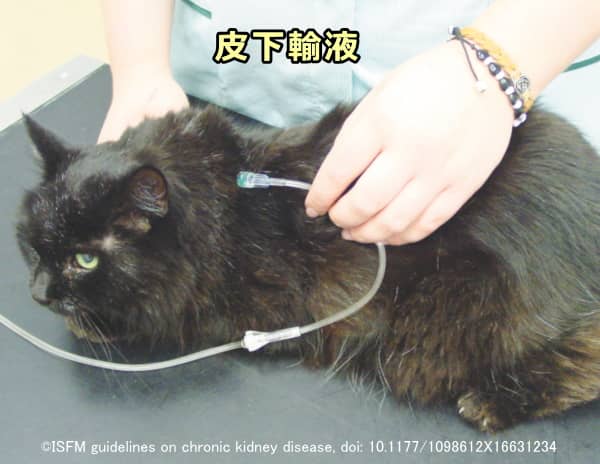
脱水の補正
脱水が見られる場合は経腸もしくは皮下輸液(補液)によって水和状態を回復します。電解質バランスや酸塩基平衡を補正すると同時に、尿毒素を希釈して食欲を回復することが目的です。治療は入院が基本となり、体液過剰に気をつけながら24~48時間かけて体内の水分を少しずつ正常に戻します。腎不全が末期に近づくと2~3日に1回の割合で治療が必要になりますが、弱った猫に対して多大な通院ストレスをかけることは望ましくありません。その場合は獣医師にやり方を教わった上で、飼い主が自宅で輸液治療を行うことになります。
慢性腎不全に対する治療として医学的な根拠があるかどうかを評価したISMF(猫医療国際協会)によるエビデンス区分は「グレード4=根拠が弱い」です( :ISMF, 2009)。
:ISMF, 2009)。
慢性腎不全に対する治療として医学的な根拠があるかどうかを評価したISMF(猫医療国際協会)によるエビデンス区分は「グレード4=根拠が弱い」です(
 :ISMF, 2009)。
:ISMF, 2009)。

貧血治療
貧血が生活の質を低下させているような場合は治療が施されます。介入の目安はヘマトクリット(PCV)20%未満です。再生不良性の貧血が多いため造血ホルモンの一種であるエリスロポエチンを補うような治療が施されますが、治療成果はそれほどクリアではなく、40%超の猫では改善が見られなかったという報告もあります。理由としては併存症、感染症、炎症、消化管出血、鉄分不足、抗エリスロポエチン抗体の形成などが想定されています。なお半数以上の猫ではエリスロポエチン治療後に低血圧に陥ったという報告もありますので要注意です( :ISFM, 2016)。
:ISFM, 2016)。
赤血球生成刺激剤(ESA製剤)に関しては2021年3月、日本の株式会社カネカが猫に特化したエリスロポエチン製剤の開発に成功しています。詳しくは以下のページをご参照ください。
 :ISFM, 2016)。
:ISFM, 2016)。赤血球生成刺激剤(ESA製剤)に関しては2021年3月、日本の株式会社カネカが猫に特化したエリスロポエチン製剤の開発に成功しています。詳しくは以下のページをご参照ください。
ステージ4の治療
リンの摂取量制限
腎療法食を給餌して血漿リン濃度が0.9~1.9mmol/L(2.7~6.0mg/dL)の範囲内に収まるよう調整します。猫向けの腎療法食に関しては以下のページでも解説してありますのでご参照ください。
給餌チューブの設置
病気が末期に近づき、猫がなかなか規定の量を食べてくれないような場合は栄養、補液、薬剤の投与を容易にするため給餌チューブの設置が検討されます。チューブを設置した後は基本的に退院しますので、実際の給餌は飼い主が責任を持って自宅で行わなければなりません。具体的には以下のような種類があります( :Chan, 2009)。参考までに、チューブ設置の仕方を解説した動画もリンクしておきます。
:Chan, 2009)。参考までに、チューブ設置の仕方を解説した動画もリンクしておきます。
 :Chan, 2009)。参考までに、チューブ設置の仕方を解説した動画もリンクしておきます。
:Chan, 2009)。参考までに、チューブ設置の仕方を解説した動画もリンクしておきます。
猫の強制給餌チューブ
- 経鼻食道チューブ鼻からチューブを挿入して食道や胃に直通させるタイプ。
費用が比較的安く設置しやすい/5日未満の短期使用/全身麻酔不要(鎮静と局所麻酔あり)/カロリー密度の低い流動食のみ Nasogastric Feeding Tube Placement For Cats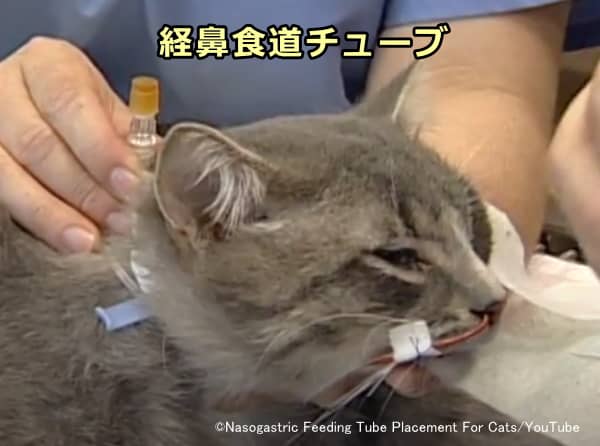
- 食道瘻チューブ首の横に小さな穴を開けてチューブを挿入し、胃に直通させるタイプ。
費用が比較的安く設置しやすい/5日以上の長期使用/全身麻酔を要する/蜂巣炎になるリスクあり/カロリー密度の高い流動食にも対応How to Feed A Cat With An Esophagostomy Tube
- 胃瘻チューブ開腹手術もしくは腹腔鏡手術で胃に小さな穴を開け、チューブを設置して外と直通させるタイプ。
費用が比較的高い/5日以上の長期使用/全身麻酔を要する/腹腔鏡~開腹手術を要する/チューブがずれると腹膜炎のリスクあり/カロリー密度の高い流動食にも対応Percutaneous Endoscopic Gastrostomy (PEG) Tube Feeding
透析治療
病気が末期に近づき、体内の尿毒素を体外に排出する能力が著しく低下した場合は透析治療が考慮されます。損なわれた腎臓の機能を補う治療法は「腎代替療法」と呼ばれ、猫を対象としたものとしては血液透析、腹膜透析、持続的腎代替療法(CRRT)などがあります。
猫を長期的に入院させて透析治療を継続して行い、延命することはある程度は可能です。しかし1回3~10万円という高額な医療費のほか、移動ストレスや猫の体に対する負担が大きいため、透析から離脱出来ない「透析依存」という状態を推奨している動物病院はありません。透析治療の対象となるのは、慢性腎不全を患う猫の状態が急激に悪化し、体内に尿毒素が溜まってしまう尿毒症クリーゼの症例です。腎代替療法に関しては以下のページをご参照ください。
猫を長期的に入院させて透析治療を継続して行い、延命することはある程度は可能です。しかし1回3~10万円という高額な医療費のほか、移動ストレスや猫の体に対する負担が大きいため、透析から離脱出来ない「透析依存」という状態を推奨している動物病院はありません。透析治療の対象となるのは、慢性腎不全を患う猫の状態が急激に悪化し、体内に尿毒素が溜まってしまう尿毒症クリーゼの症例です。腎代替療法に関しては以下のページをご参照ください。
腎臓移植
病気が末期に近づき、体内の尿毒素を体外に排出する能力が著しく低下した場合は腎臓移植が考慮されます。猫の腎移植はアメリカでは1980年代後半から行われており、結構長い歴史を持っています。一方、日本においてはほとんどなじみがなく、ごく少数の機関でひっそりと行われている程度です。
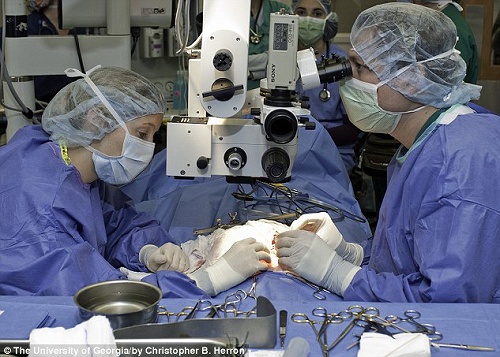 国内においてドナーとなるのは、実験用に飼育されている猫たちで、術後の猫たちは依頼者が引き取って終生飼養することが通例となっています。過去のデータをまとめると、手術における死亡率が「22.5~30%」、6ヶ月生存率は「59~65%」、 3年生存率は「40~42%」程度と推定されます。腎臓を提供する「ドナー猫」および腎臓を受け取る「レシピアント猫」の福祉問題に関しては以下のページをご参照ください。
国内においてドナーとなるのは、実験用に飼育されている猫たちで、術後の猫たちは依頼者が引き取って終生飼養することが通例となっています。過去のデータをまとめると、手術における死亡率が「22.5~30%」、6ヶ月生存率は「59~65%」、 3年生存率は「40~42%」程度と推定されます。腎臓を提供する「ドナー猫」および腎臓を受け取る「レシピアント猫」の福祉問題に関しては以下のページをご参照ください。
 国内においてドナーとなるのは、実験用に飼育されている猫たちで、術後の猫たちは依頼者が引き取って終生飼養することが通例となっています。過去のデータをまとめると、手術における死亡率が「22.5~30%」、6ヶ月生存率は「59~65%」、 3年生存率は「40~42%」程度と推定されます。腎臓を提供する「ドナー猫」および腎臓を受け取る「レシピアント猫」の福祉問題に関しては以下のページをご参照ください。
国内においてドナーとなるのは、実験用に飼育されている猫たちで、術後の猫たちは依頼者が引き取って終生飼養することが通例となっています。過去のデータをまとめると、手術における死亡率が「22.5~30%」、6ヶ月生存率は「59~65%」、 3年生存率は「40~42%」程度と推定されます。腎臓を提供する「ドナー猫」および腎臓を受け取る「レシピアント猫」の福祉問題に関しては以下のページをご参照ください。
最新治療法の紹介
上でご紹介したのは古くから行われている標準的な治療法です。一方、獣医学の進歩に伴い、これまでとはまったく違ったアプローチ法もいくつか登場しています。具体的には以下です。
AIM
2016年、東京大学の調査チームが猫の慢性腎不全の発症メカニズムを部分的に解明したことにより、新たな治療法への期待が高まっています。
話題になっているのは「AIM」と呼ばれるタンパク質の一種。役割は腎臓が急性の障害を受けた時に現場に駆けつけて損傷部位を修復することですが、猫の体内にある「猫型AIM」に限っては、なぜか人間やマウスで見られるような救急隊としての仕事をしてくれないことが明らかになったといいます。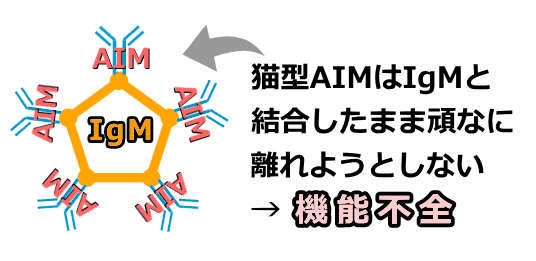 腎不全の急性期に猫型以外のAIMを人為的に投与すれば、炎症を抑え込んで慢性腎不全に発展するリスクを低減できると考えられています。詳しい内容は以下のページで解説してありますのでご参照ください。
腎不全の急性期に猫型以外のAIMを人為的に投与すれば、炎症を抑え込んで慢性腎不全に発展するリスクを低減できると考えられています。詳しい内容は以下のページで解説してありますのでご参照ください。
話題になっているのは「AIM」と呼ばれるタンパク質の一種。役割は腎臓が急性の障害を受けた時に現場に駆けつけて損傷部位を修復することですが、猫の体内にある「猫型AIM」に限っては、なぜか人間やマウスで見られるような救急隊としての仕事をしてくれないことが明らかになったといいます。
 腎不全の急性期に猫型以外のAIMを人為的に投与すれば、炎症を抑え込んで慢性腎不全に発展するリスクを低減できると考えられています。詳しい内容は以下のページで解説してありますのでご参照ください。
腎不全の急性期に猫型以外のAIMを人為的に投与すれば、炎症を抑え込んで慢性腎不全に発展するリスクを低減できると考えられています。詳しい内容は以下のページで解説してありますのでご参照ください。
ベラプロストナトリウム
2017年1月、日本の東レ株式会社が農林水産省から猫の慢性腎臓病治療薬として経口プロスタサイクリン(プロスタグランジンI2)製剤の製造販売承認を取得しました。ベラプロストナトリウムを有効成分としたこの経口薬は「ラプロス®」という商標名をつけられ、2017年4月から国内での販売が開始されています。
日本国内に暮らしている慢性腎臓病を自然発症した普通のペット猫75頭を対象とした投薬試験では、血清クレアチニン濃度と血中尿素窒素(BUN)に対する抑制効果が確認されています。流通が始まってまだ日が浅い製品ですが、猫の慢性腎不全の進行を効果的に抑制できる新薬として期待されています。成分や製品の詳しい内容は以下のページで解説してありますのでご参照ください。
日本国内に暮らしている慢性腎臓病を自然発症した普通のペット猫75頭を対象とした投薬試験では、血清クレアチニン濃度と血中尿素窒素(BUN)に対する抑制効果が確認されています。流通が始まってまだ日が浅い製品ですが、猫の慢性腎不全の進行を効果的に抑制できる新薬として期待されています。成分や製品の詳しい内容は以下のページで解説してありますのでご参照ください。
幹細胞治療
間葉系幹細胞(Mesenchymal Stem Cell, MSC)が損なわれた腎臓の機能を回復してくれるのではないかと考えられており、現在も研究が進んでいます。間葉系幹細胞とは脂肪細胞、軟骨細胞、骨芽細胞、筋細胞、神経細胞などありとあらゆるタイプの細胞に分化する可能性を秘めた細胞のこと。猫を対象とした再生医療の実験では、自分自身の体組織から抽出した自家細胞のほか、別の個体の体組織から抽出した他家細胞が使用されています。また幹細胞の元となる体組織としては脂肪組織、骨髄組織、羊膜などが用いられます。
静脈経由、動脈経由、腎内直接など、すでに様々なルートを通じて注入実験が行われていますが、現時点では重大な副作用がみられない反面、画期的な改善が確認されているわけでもありません。とはいえ、一部の調査では腎機能が回復する可能性が示唆されていますので、今後の調査・研究が待たれる分野です。詳しい内容は以下のページで解説してありますのでご参照ください。 NEXT:慢性腎不全の予後と余命
静脈経由、動脈経由、腎内直接など、すでに様々なルートを通じて注入実験が行われていますが、現時点では重大な副作用がみられない反面、画期的な改善が確認されているわけでもありません。とはいえ、一部の調査では腎機能が回復する可能性が示唆されていますので、今後の調査・研究が待たれる分野です。詳しい内容は以下のページで解説してありますのでご参照ください。 NEXT:慢性腎不全の予後と余命
猫の慢性腎不全の予後・余命
慢性腎不全を患う猫に対して医療的な介入を行わなかった場合、生存率が低下して余命が短くなることが確認されています。また検査数値によっても生存率が変動することが示されています。
腎臓の生存率
イギリスにある複数の大学からなる調査チームは、慢性腎臓病と診断された猫たちを対象とした大規模な疫学調査を行いました( :King, 2007)。調査内における慢性腎臓病の診断基準は、血液生化学検査数値、全血算(CBC)、尿検査数値を14(7~21)日間の間隔を開けてそれぞれ最低2回ずつ調べ、最初の検査における血漿クレアチニン濃度が2.0mg/dL以上および2回の検査のうち最低1回で尿比重1.025以下というものです。
:King, 2007)。調査内における慢性腎臓病の診断基準は、血液生化学検査数値、全血算(CBC)、尿検査数値を14(7~21)日間の間隔を開けてそれぞれ最低2回ずつ調べ、最初の検査における血漿クレアチニン濃度が2.0mg/dL以上および2回の検査のうち最低1回で尿比重1.025以下というものです。
上記診断基準を満たした190頭をランダムで95頭ずつからなる2つのグループに分割し、一方にはアンジオテンシン変換酵素阻害薬、他方にはプラセボ薬(偽薬)を投与した上で腎臓の生存期間を比較しました。ここで言う「腎臓の生存期間」とは調査開始から非経口輸液治療、安楽死、腎臓に起因する死亡が確認されるまでの期間を意味しています。
最長で1,097日に及ぶ前向き追跡調査を行い、プラセボ群内で腎臓生存のエンドポイントに達した37頭を調査した結果、安楽死が17頭、輸液治療が12頭、輸液治療後に安楽死が8頭という内訳だったといいます。さらに腎臓生存期間の短縮に関連した危険因子を統計的に精査した結果、以下のような項目が浮上してきました。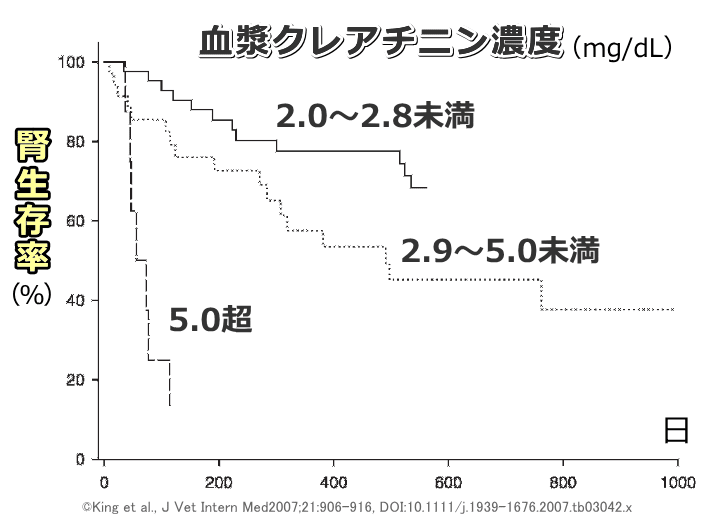
 :King, 2007)。調査内における慢性腎臓病の診断基準は、血液生化学検査数値、全血算(CBC)、尿検査数値を14(7~21)日間の間隔を開けてそれぞれ最低2回ずつ調べ、最初の検査における血漿クレアチニン濃度が2.0mg/dL以上および2回の検査のうち最低1回で尿比重1.025以下というものです。
:King, 2007)。調査内における慢性腎臓病の診断基準は、血液生化学検査数値、全血算(CBC)、尿検査数値を14(7~21)日間の間隔を開けてそれぞれ最低2回ずつ調べ、最初の検査における血漿クレアチニン濃度が2.0mg/dL以上および2回の検査のうち最低1回で尿比重1.025以下というものです。上記診断基準を満たした190頭をランダムで95頭ずつからなる2つのグループに分割し、一方にはアンジオテンシン変換酵素阻害薬、他方にはプラセボ薬(偽薬)を投与した上で腎臓の生存期間を比較しました。ここで言う「腎臓の生存期間」とは調査開始から非経口輸液治療、安楽死、腎臓に起因する死亡が確認されるまでの期間を意味しています。
最長で1,097日に及ぶ前向き追跡調査を行い、プラセボ群内で腎臓生存のエンドポイントに達した37頭を調査した結果、安楽死が17頭、輸液治療が12頭、輸液治療後に安楽死が8頭という内訳だったといいます。さらに腎臓生存期間の短縮に関連した危険因子を統計的に精査した結果、以下のような項目が浮上してきました。
他の変数による影響を受けない危険因子
- 血漿クレアチニン濃度が高い
- 尿タンパク:クレアチニン比が高い
- 血中の白血球数が多い
血漿クレアチニン濃度(基礎値)の影響を受ける危険因子
- 血漿リン濃度が高い
- 血漿尿素濃度が高い
- 血中ヘモグロビン濃度が低い
- ヘマトクリット値が低い


慢性腎不全と猫の余命
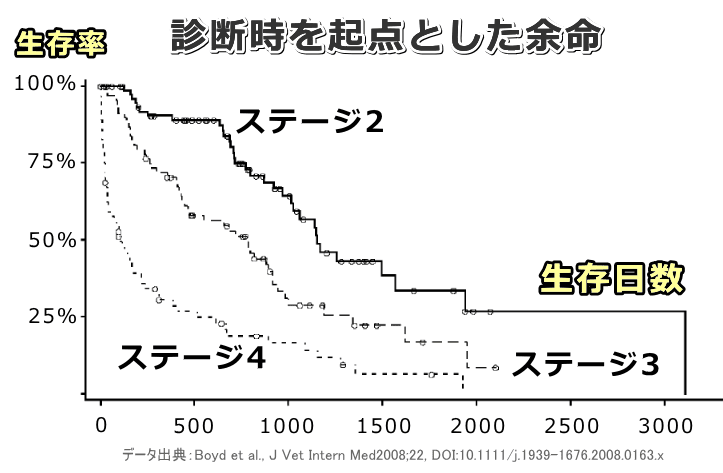
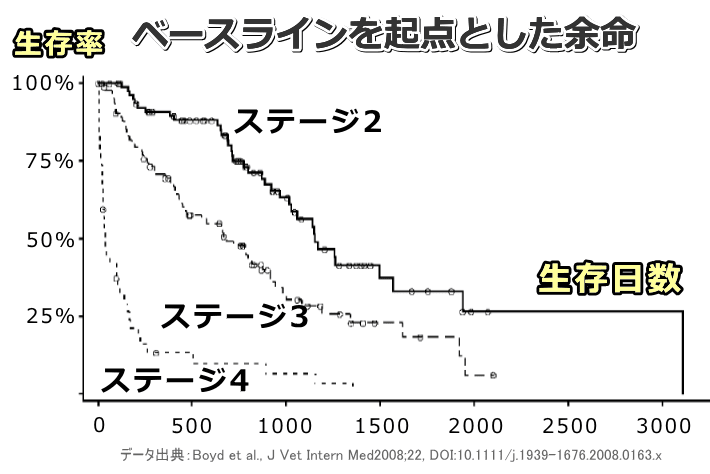
アメリカにある複数の大学からなる共同チームは慢性腎不全の進行度と猫の余命との間にどのような関係があるのかを検証しました( :Boyd, 2008)。
:Boyd, 2008)。
調査対象となったのは2000年4月から2002年1月の期間、自然発症の慢性腎不全と診断された合計211頭の猫たち。選別に際しては腎機能に影響を及ぼすような甲状腺機能亢進症、糖尿病、うっ血性心不全、悪性腫瘍といった基礎疾患を抱えていないこと、および血清クレアチニン濃度2.3mg/dL超を絶対とし、尿比重1.035未満、持続性の高窒素血症、慢性の多飲多尿、触診でわかる腎縮小のいずれかが確認されることが条件とされました。また腎不全の進行度は血清クレアチニン濃度(mg/dL)によって以下のように区分されました。ステージ2のカットオフが本来の1.6ではなく2.3である点にご注意ください。
 欧米においては安楽死に対する心理的な障壁がかなり低いため、患猫の75%(158頭)までもが安楽死で自然死はわずか25%だったといいます。最後の最後まで看取ろうという飼い主が多い日本においては上記カーブよりもう少し余命が伸びると考えられますが、それはあくまでも寿命の延長であり、健康寿命の延長というわけではありません。
ちなみに血液検査数値の中では「血清リン濃度」だけが予見因子としての価値を有しており、値が1上昇するごとに死亡リスクが11.8%増加すると推計されました。また以下は特定の診断項目が確認されたり特定の医療的な介入をスタート地点と想定した場合の猫の余命です。「代償不全」は最後の手段として腎移植が考慮された段階を意味します。
欧米においては安楽死に対する心理的な障壁がかなり低いため、患猫の75%(158頭)までもが安楽死で自然死はわずか25%だったといいます。最後の最後まで看取ろうという飼い主が多い日本においては上記カーブよりもう少し余命が伸びると考えられますが、それはあくまでも寿命の延長であり、健康寿命の延長というわけではありません。
ちなみに血液検査数値の中では「血清リン濃度」だけが予見因子としての価値を有しており、値が1上昇するごとに死亡リスクが11.8%増加すると推計されました。また以下は特定の診断項目が確認されたり特定の医療的な介入をスタート地点と想定した場合の猫の余命です。「代償不全」は最後の手段として腎移植が考慮された段階を意味します。
 :Boyd, 2008)。
:Boyd, 2008)。調査対象となったのは2000年4月から2002年1月の期間、自然発症の慢性腎不全と診断された合計211頭の猫たち。選別に際しては腎機能に影響を及ぼすような甲状腺機能亢進症、糖尿病、うっ血性心不全、悪性腫瘍といった基礎疾患を抱えていないこと、および血清クレアチニン濃度2.3mg/dL超を絶対とし、尿比重1.035未満、持続性の高窒素血症、慢性の多飲多尿、触診でわかる腎縮小のいずれかが確認されることが条件とされました。また腎不全の進行度は血清クレアチニン濃度(mg/dL)によって以下のように区分されました。ステージ2のカットオフが本来の1.6ではなく2.3である点にご注意ください。
慢性腎不全のステージング
- ステージ2→2.3~2.8
- ステージ3→2.9~5.0
- ステージ4→5.0超
| 病期 | 診断時 | ベースライン |
| ステージ2 | 1,151日 | 1,151日 |
| ステージ3 | 778日 | 679日 |
| ステージ4 | 103日 | 35日 |

 欧米においては安楽死に対する心理的な障壁がかなり低いため、患猫の75%(158頭)までもが安楽死で自然死はわずか25%だったといいます。最後の最後まで看取ろうという飼い主が多い日本においては上記カーブよりもう少し余命が伸びると考えられますが、それはあくまでも寿命の延長であり、健康寿命の延長というわけではありません。
ちなみに血液検査数値の中では「血清リン濃度」だけが予見因子としての価値を有しており、値が1上昇するごとに死亡リスクが11.8%増加すると推計されました。また以下は特定の診断項目が確認されたり特定の医療的な介入をスタート地点と想定した場合の猫の余命です。「代償不全」は最後の手段として腎移植が考慮された段階を意味します。
欧米においては安楽死に対する心理的な障壁がかなり低いため、患猫の75%(158頭)までもが安楽死で自然死はわずか25%だったといいます。最後の最後まで看取ろうという飼い主が多い日本においては上記カーブよりもう少し余命が伸びると考えられますが、それはあくまでも寿命の延長であり、健康寿命の延長というわけではありません。
ちなみに血液検査数値の中では「血清リン濃度」だけが予見因子としての価値を有しており、値が1上昇するごとに死亡リスクが11.8%増加すると推計されました。また以下は特定の診断項目が確認されたり特定の医療的な介入をスタート地点と想定した場合の猫の余命です。「代償不全」は最後の手段として腎移植が考慮された段階を意味します。
医療的な区切りと猫の余命
- 皮下補液治療→273日
- クレアチニン濃度4.0mg/dL超→123日
- クレアチニン濃度5.0mg/dL超→44日
- 貧血(PCV25%未満)診断→100日
- 貧血治療→25日
- 代償不全→40日
複数の医学協会(ISFM/AAFP/AAHA)により、猫が7歳を過ぎたら半年に1回のペースで動物病院を受診することが推奨されています。目的の一つは慢性腎不全の早期発見です。多くの猫は病院嫌いですが、できる限りストレスを取り除く工夫はしてあげましょう。


